Paradigma muutus COVID-19 pandeemia ajal mürgistuse mustris ja levimuses
Jul 07, 2022
Eesmärk: hinnata COVID-19 pandeemia ajal Põhja-India haiglatele teatatud mürgistusjuhtumite mustrit, levimust ja tulemusi. Materjalid ja meetodid: 2020. aasta aprillist 2021. aasta jaanuarini viidi läbi 100 patsiendiga, kes teatasid hädaolukorrast meditsiinilisest hädaolukorrast, mille taustal oli mürgistus. Vanusevahemik oli 14–85 aastat. Saadud andmeid analüüsiti kirjeldava statistika abil ning tulemused väljendati protsentides ja keskmistes. Tulemused: 100 patsiendist (77M, 33F), keskmine vanus 32,6 aastat, kuulub enamik juhtumeid vanuserühma 20–30 aastat ja 50 protsenti olid immatrikuleeritud ning suurem osa patsientidest kuulus Punjabi ja Himachal Pradeshi. Kõige sagedamini tarbitud mürgistusained olid söövitavad ained (34 protsenti), millele järgnes alumiiniumfosfiid (24 protsenti). Levinud kliinilised ilmingud olid hingamishäired (53 protsenti), teadvusekaotus (43 protsenti) ja äge neerukahjustus (36 protsenti). PSS (Poisoning Severity Score) oli mõõdukas 52 protsendil patsientidest, raske 14 protsendil, surmav 16 protsendil ja kerge PSS-i puhul 18 protsendil patsientidest. 16 surmaga lõppenud PSS-iga patsienti ja 16 mõõduka kuni raske PSS-iga patsienti aegusid. Meie uuringus oli kõrge suremus 33 protsenti. Järeldused: Meie uuringus olid kõige haavatavam rühm noored mehed vanuses 21–30 aastat ja vähem haritud, kes olid COVID-19 pandeemia tõttu töö kaotanud. Söövitavad ained olid sulgemise ajal kõige sagedamini tarbitud mürk. Meie uuring näitas, et punktisüsteemid PSS ja GCS olid head vahendid mürgistuse raskusastme hindamiseks varases staadiumis.

Click to herba Cistanche kasulikud neerukahjustused
Ashish Behera, Neeraj Singla, Nalin Sharma, Navneet Sharma
Meditsiinihariduse ja -uuringute kraadiõppe instituut, Chandigarh, India
Sissejuhatus
Mürgistus ja uimastite üleannustamine on meditsiinilised hädaolukorrad, mille puhul on oluline tuvastada esinemissagedus, muster ja tulemus, et võtta asjakohaseid meetmeid rangeks planeerimiseks mitte ainult haigla tasandil, vaid ka kogukonna tasandil selle ennetamiseks ja juhtimiseks. Praegusel COVID-19 pandeemial on inimeste psühholoogilisele seisundile tohutu mõju.[1] Rasketel aegadel riigi elanikele tugevat psühholoogilist mõju avaldavad tegurid on hirm ettearvamatu tuleviku ees, majanduse aeglustumine, töökohtade kaotus, sissetulekuallika kaotus, ebakindlus, pereliikme kaotus, üksindus jne. Lisaks tekitavad sageli muutuvad valitsuse suunised piirangute kohta, massimeedia kiiresti leviv ja kohati vastuoluline teave ning kuulujutud/desinformatsioon sotsiaalmeedias COVID-19 kohta veelgi inimestes paanikat, mis viib kroonilise depressiooni ja ärevuseni. Kardetakse, et kõik need psühholoogilised probleemid avaldavad lähiajal rohkem kahjustavat mõju.[2] Kuigi lastel on COVID-19 nakatumise tõttu kõige väiksem risk surra, on pandeemiate mõju nende vaimsele tervisele koolitundide ja kaaslaste aja kaotuse tõttu endiselt suureks ohuks vaidlused vanematega, eraldatuse tunne jne.[3]
Nagu näitavad varasemad uuringud, oli mürgistus enne COVID-19 pandeemiat üks neljas kõige levinum surmapõhjus India maapiirkondades, kus suremusmäär varieerub 15–30 protsendi vahel.[4] Indias on mürgistusjuhtumid üsna sagedased. mürkide hõlpsale kättesaadavusele, kemikaalide üha suurenevale kasutamisele tööstuslikul ja koduseks otstarbeks ning ohtlike kemikaalide madalatele kuludele.[5] Teatud tegurid, mis võivad põhjustada mürke, hõlmavad koduvägivalda, sõltuvuste ajalugu, emotsionaalset stressi, depressiooni, sotsiaalset isolatsiooni või rahalisi kaotusi ning neid saab lahendada ennetavate terviseprogrammide ja kogukonna arendamise jõupingutuste kaudu[6], rõhutades koolituse tähtsust. kogukonna tervishoiutöötajad, et algatada COVID-19 pandeemia ajal haavatava elanikkonna vaimse tervise sõeluuringud ja sekkumine.
Seoses sulgemise ajal kehtestatud erinevate piirangutega oli avalikkus suures vaimses pinges. Kuna inimesed olid kodus ja neil on lihtne juurdepääs kodus hoitavatele pestitsiididele, herbitsiididele ja söövitavatele ainetele, siis täheldati mürgistusjuhtumite arvu tõusu. Lisaks lükkas transpordivahendite piiratud kättesaadavus lukustuse ajal nende patsientide õigesse ravikeskusesse viimise aja edasi, suurendades seega tüsistusi ja põhjustades halva prognoosi.
Esmane arst on esimene, kes võtab erakorralise kontakti ning tal on oluline roll enamiku mürgistuste kiires ja sobivas ravis. Seega on praeguste stsenaariumide õigeaegne värskendamine, eriti COVID-19 pandeemia ajal, ülim vajadus mürgistusjuhtumite paremaks haldamiseks, mida kinnitas Keller EL jt uuring. [7] Seega oli käesoleva uuringu eesmärk hinnata COVID-19 pandeemia ajal haiglatele teatatud mürgistusjuhtumite mustrit, levimust ja tulemusi.
Materjalid ja meetodid
Selle uuringu kiitis heaks institutsionaalne teadusuuringute ja eetikakomitee ning see viidi läbi 9 kuu jooksul 2020. aasta aprillist 2021. aasta jaanuarini, viite nr. INT/IEC/2020/ SPL-984, 25.07.2020. Uuringusse valiti pärast patsiendi/sugulase teadliku nõusoleku saamist kokku 100 patsienti, kelle vanus oli üle 12-aastane, anamneesis mürki tarvitanud ja kes vajavad vastuvõtmist. Koostati eelvorm, mis sisaldas üksikasju patsiendi demograafia, tööhõive staatuse, haridusliku tausta, mürgistusainete koguse ja nimetuse, kliiniliste esitluste, sõltuvuste, riskitegurite ja tekkinud tüsistuste kohta. Patsiendi teadvuse taset ja närviseisundit hinnati Glasgow kooma skaalaga (GCS) ja iga patsienti hinnati skaalal 15; patsiendid liigitati rasketeks (GCS 3–8), mõõdukateks (GCS 9–13) ja kergeteks ajukahjustusteks (GCS 14–15).[8] Mürgistuse raskusastet hinnati mürgistuse raskusastme (PSS) abil ning patsiendid liigitati kergeteks, mõõdukateks, rasketeks ja surmavateks.[9] Uuringus kasutati patsientide suremuse ennustamiseks nii GCS-i kui ka PSS-i ning võrreldi ka korrelatsiooni GCS-i ja PSS-i vahel.
Statistiline analüüs
Kategoorilised muutujad esitati arvude ja protsentidena. Rühmade võrdlused viidi läbi Chi-Square testi/Fisheri täpse testiga. Pidevad andmed esitati vastavalt vajadusele kui keskmine ± SD ja vahemik või mediaan ja kvartiilide vahemik. Kvantitatiivsete andmete normaalsust kontrolliti Kolmogorovi Smirnovi normaalsuse testide abil. Kallutatud andmete korral võrreldi kahte rühma Mann-Whitney testiga. Normaalselt jaotunud andmete puhul kasutati kahe rühma võrdlemiseks Studenti t-testi. PSS-il põhinevate mittetavaliselt jaotunud andmete võrdlemiseks kasutas Kruskal – Wallise test, millele järgnes Mann – Whitney test.
Määrata sõltumatu suremuse ennustaja; viidi läbi logistilise regressiooni analüüs. Kahe muutujaga analüüsis Chi-Square testi/Fisheri täpse testiga leitud tegurid, Mann-Whitney test viidi läbi kahemõõtmelise logistilise regressioonianalüüsi ja arvutati koefitsientide suhted. PSS skoori põhjal arvutati suremuse tundlikkus, spetsiifilisus, positiivne ennustusväärtus ja negatiivne ennustusväärtus.

AP väärtus<0.05 was="" considered="" signifificant.="" analysis="" was="" conducted="" using="" ibm="" spss="" statistics="" (version="">
Tulemused
Analüüsiti 100 COVID-19 pandeemia ajal mürgistuse anamneesis patsiendi jadaandmeid ja tehti korrelatsioon erinevate tegurite vahel. Nende patsientide demograafilised andmed ja kliinilised ilmingud on toodud tabelis 1. 100 patsiendi hulgas oli 77 meest ja 23 naist [joonis 1] ning esitluse keskmine vanus oli 32,6 aastat vanusevahemikus 14–85 aastat. Meie uuringus täheldati suurimat mürgistuse levimust vanuserühmas 20–30 aastat[joonis 2].

Patsiendid olid pärit naaberosariikidest Punjabist (45 protsenti), Himachal Pradeshist (22 protsenti), Haryanast (14 protsenti) ja Chandigarh TÜ-st (16 protsenti) [joonis 3]. Haridusliku tausta osas täheldati, et 100 patsiendist oli 50 protsenti haritud kuni immatrikuleerimiseni ja 8 protsenti kirjaoskamatud [joonis 4]. Patsientide hõiveseisundi põhjal täheldati, et 42 protsenti oli COVID-pandeemia ajal töö kaotanud, 13 protsenti töötas elatise teenimiseks alternatiivsel osalise tööajaga tööl, 11 protsenti olid töötud, 14 protsenti koduperenaised, 14 protsenti töötasid. , 6 protsenti olid õpilased [joonis 5]. Kõige sagedamini tarbitud mürgistusained olid söövitavad ained (34 protsenti), millele järgnesid alumiiniumfosfiid (24 protsenti) ja orgaanilised fosfaadid (22 protsenti) [joonis 6].
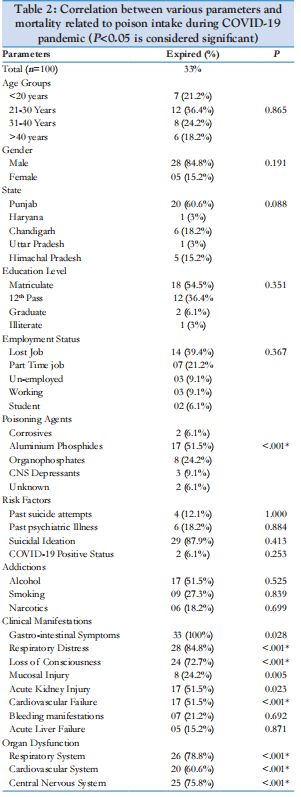
Mürgitarbimise riskitegurite osas oli 83 protsendil esinenud enesetapumõtteid, 19 protsendil oli psühhiaatrilisi haigusi ja 13 protsendil oli anamneesis mürgistuskatseid. Leiti, et 100-st oli ainult 3 patsiendil COVID-19 test positiivne. Kõige tavalisem sõltuvus nende patsientide seas oli alkohol (47 protsenti), millele järgnesid suitsetamine (26 protsenti) ja narkootikumid (16 protsenti). Meie uuringus olid patsientidel esinenud tavalised kliinilised ilmingud seedetrakti sümptomid (90 protsenti), millele järgnesid hingamishäired (53 protsenti), teadvusekaotus (43 protsenti), limaskesta vigastus (44 protsenti), äge neerukahjustus (36 protsenti). , kardiovaskulaarset puudulikkust täheldati 21 protsendil ja verejooksu ilminguid 19 protsendil patsientidest. Haiglas viibimise ajal tekkis 49 protsendil patsientidest hingamispuudulikkus, 42 protsendil kesknärvisüsteemi haaratus ja 25 protsendil kardiovaskulaarne puudulikkus [tabel 1].

GCS (Glasgow kooma skaala) skoor Alla 8 või sellega võrdne oli 17 patsiendil, skoor vahemikus 9 kuni 12 oli 23 ja skoor vahemikus 13 kuni 15 60 patsiendil. PSS (Poisoning Severity Score), mis põhineb vere PH, seerumi HCO3, K plus, glükoositaseme ja temperatuuri jälgimisel, lõppes surmaga 16 protsendil patsientidest, raske 14 protsendil, mõõdukas 52 protsendil patsientidest ja 18 protsendil patsientidest. patsientidest oli kerge PSS [joonis 7].
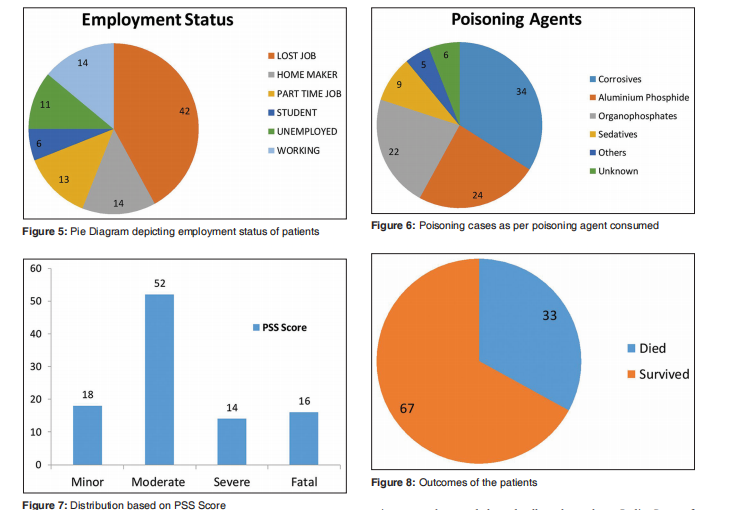
Käesolevas uuringus oli aegunud patsientide koguarv 33 [joonis 8]. Erinevate muutujate jaoks logistilise regressiooni rakendamisel suremuse raskusastme prognoosimisel leiti, et hingamisraskused (P-väärtus 018) ja kardiovaskulaarne puudulikkus (P-väärtus < 0,001)="" olid="" olulised="" väga="" kõrgete="" koefitsientidega="" vastavalt="" 7,2="" ja="" 16,50="" [tabel="" 2].="" meie="" uuringus="" leiti="" haigustekitajate="" hulgas,="" et="" alumiiniumfosfiidimürgitusel="" oli="" raskeid="" tagajärgi="" võrreldes="" teiste="" söövitavate="" ainete="" ja="" orgaaniliste="" fosfaatidega="" mürgistustega="" [tabel="" 2].="" gcs="" (glasgow="" kooma="" skaala)="" korrelatsioon="" suremusega="" oli="" märkimisväärne.="" 17="" patsiendist,="" kelle="" skoor="" oli="" väiksem="" või="" võrdne="" 8,="" 12="" aegusid="" (p="">< 0,0001),="" suri="" 12="" patsienti="" 23-st="" skooriga="" 9–12="" (p="">< 0,05)="" ja="" 9="" patsienti="" 60-st,="" kelle="" skoor="" oli="" vahemikus="" 13="" ja="" 15="" surid="" (p="">< 0,0001).="" pss-i="" korrelatsioon="" suremusega="" näitas,="" et="" kõik="" 16="" surmaga="" lõppenud="" patsienti="" aegusid=""><0.0001 which="" was="" significant="" by="" chi-square="" test,="" 8="" patients="" with="" moderate="" and="" 8="" with="" severe="" score="" got="" expired="" (p="" <="" 0.0001)="" and="" only="" 1="" patient="" with="" minor="" pss="" expired="" with="" a="" p-value="" of=""><0.05. [table="" 3].="" prediction="" of="" mortality="" in="" patients="" with="" moderate="" and="" severe="" grades="" of="" pss="" had="" a="" sensitivity="" of="" 75.35%="" and="" specificity="" of="" 95.47%="" and="" accuracy="" of="" 87.89%.="" for="" the="" correlation="" between="" gcs="" and="" pss="" score,="" the="" p-value="" was.="" 001,="" which="" was="" very="" significant="" [table="">

Arutelu
COVID-19 pani teoks tsivilisatsiooni ajaloo suurima sulgemise, mis suurendas julmalt igapäevaste panuste, võõrtööliste ja slummielanike viletsust kogu Indias. Töö kaotamise tõttu ei suutnud need inimesed ots-otsaga kokku tulla ja see äkiline vaesus suurendas nende kahetsust ja pettumust, põhjustades lõpuks funktsionaalse kahjustuse ja enesetappude arvu suurenemise.[10]
Arengumaades, nagu India, kujutab mürgistus endast suurt terviseprobleemi, kusjuures enesetapumürgitus on palju tavalisem kui juhuslik mürgitarbimine.[11] Pandeemia majanduslikud tagajärjed viivad tõenäoliselt enesetappude arvu edasise kasvuni, nagu näitas möödunud majanduskriis.[12] Nordt jt.[13] tõstis esile enesetappude arvu kasvu, mis on tingitud töökohtade kadumisest tingitud majanduskriisist. India majanduse seirekeskuse hinnangul oli 2020. aasta aprillis sulgemise ajal töö kaotanud 27 miljonit noort vanuses 20–30 aastat.[14] Teises uuringuanalüüsis teatati mitmete enesetappude arvu suurenemisest põhjaosariikides 2–7 korda; Punjab, Uttar Pradesh, Haryana, Himachal Pradesh ja Rajasthan.[15]

On asjakohane märkida, et see uuring algatati 2020. aasta aprillis, kui Indias kehtestati täielik sulgemine, et katkestada ülekandeahel. Seega oli uuringu põhieesmärk leida nende patsientide muster, demograafia ja tulemused, kes on COVID-19 pandeemiast tingitud sulgemisperioodil mürgitanud. Idee on tutvustada meditsiinitöötajatele pandeemiate ajal esinevate mürgistusjuhtumite suundumusi, et kavandada paremaid juhtimisstrateegiaid. Meie uuringusse kaasati 100 patsienti, kes pöördusid erakorralise meditsiini osakonda, kellel oli anamneesis mürgistus 2020. aasta aprillist 2021. aasta jaanuarini. Meie uuringus leiti, et mehed osalesid rohkem (77 protsenti), mis on sarnased Shahi jt uuringuga.[5] milles oli meeste (63,53 protsenti) ülekaal. Mürgistuste sagenenud esinemissagedus meestel võib olla tingitud sellest, et mehed on pere ainsad ülalpidajad ja olid suures stressis töökaotuse tõttu sulgemise tõttu. Meie tähelepanekute kohaselt kaotas pandeemia ajal töö 42 protsenti patsientidest ja 11 protsenti olid töötud, seega ligikaudu 50 protsenti juhtudest olid töötud, rõhutades veelgi, et töötus oli pandeemia ajal peamine enesetappude põhjus.
Lisaks esines mürgistusi sagedamini 20–30-aastastel patsientidel (38 protsenti), mis on kooskõlas teiste uuringutega. Shah et al. [5] leidis, et enamus mürgistusjuhtudest olid vanuses 13–40 aastat (77,64 protsenti), millest 38,82 protsenti patsientidest kuulus vanuserühma 21–30 aastat ja Singhi jt uuring.[16] näitas, et 41,82 protsenti juhtudest kuulus vanuserühma 21–30 aastat. See tendents, et noorem põlvkond on rohkem mõjutatud, tuleneb sellest, et sellel vanuserühmal 20–30 eluaastat on pereprobleemide, abielu ja muude elukorraldusprobleemide kõrval tohutu pinge saada rahaliselt iseseisvaks. Teine põhjus, miks nooremat vanuserühma rohkem mõju avaldas, võis see, et enamik meie uuringus osalenud noortest patsientidest töötas füüsiliselt igapäevase palgatööna ning olid immatrikuleeritud ja kirjaoskamatud (58 protsenti), kuid äriasutuste sulgemise ja sulgemise tõttu võisid nad seda teha. ei koli välja elatise teenimiseks. Sarnast leidu täheldasid Churi jt.[17] mis näitas mürgistust, täheldati umbes 50 protsendil kirjaoskamatutest ja vähem haritud klassidest.

Praeguses uuringus selgus, et 83 protsendil oli anamneesis enesetapumõtteid, 19 protsendil oli varem psühhiaatrilisi haigusi ja 13 protsendil oli anamneesis mürgistuskatseid. See leid viitab sellele, et surmaga lõppevate tagajärgede vältimiseks tuleks vaimse tervise probleeme käsitlevaid programme korraldada sagedamini.[18]
Analüüsides andmeid haigustekitajate kohta, täheldati, et söövitavad ained (30 protsenti) olid kõige sagedamini allaneelatud mürk, mida kinnitab veel üks uuring, kus söövitavaid aineid täheldati 27 protsendil patsientidest.[19] See seletab paradigma muutust mürgitarbimises lukustuse ajal, kuna kasutati enamikku leibkondades ligipääsetavatest asjadest, erinevalt teistest Põhja-Indias tehtud uuringutest, kus pestitsiididega mürgitamine oli tavalisem.[20–22] Selle põhjuseks on lihtne kasutamine. söövitavate ainete kättesaadavus, mida kasutatakse peamiselt tualettruumi puhastusvahenditena plastpudelis ilma korraliku pakendi ja hoiatussiltideta. Kuigi India valitsus on välja andnud juhised söövitavate ainete müügi rangeks järgimiseks; rangemaid meetmeid on siiski vaja tunnis.
Avastust, et mürgistusega patsientide tavaline kliiniline pilt oli hingamispuudulikkus (53 protsenti), kinnitab teine uuring, kus hingamishäireid täheldati 57 protsendil.[23]
Üldine suremus meie uuringus oli 33 protsenti, mis on võrreldav 15–30 protsendilise suremusega arengumaades nagu India.[24] Vastavalt Ahuja jt uuringule oli meeste suremus 6 korda suurem (84,8 protsenti) kui naistel. milles teatati kaks korda rohkem meeste surmajuhtumeid, mis peegeldab nende meeste vaimset seisundit, kes olid COVID-19 pandeemia ajal kodus ja kellel oli raske toime tulla sulgemisega kaasneva vaimse survega.
Lisaks oli käesolevas uuringus 51,5 protsenti teatatud surmajuhtumitest alumiiniumfosfiidi mürgistuse tõttu. Seda märgiti ka ühes eelmises uuringus, kus alumiiniumfosfiidiga seotud suremust täheldati 53,2 protsendil patsientidest.[26] kuid erinevalt uuringutest tegid Nepalis Shrestha jt, [27] kus samal perioodil kasutati peamiselt pestitsiide.
Tõenäoliselt võib see olla tingitud sellest, et patsiendid teatasid sulgemise ajal hilja ja alumiiniumfosfiidile pole saadaval spetsiifilist antidooti, mida kinnitas Fayed MM jt uuring.[28] mis tõendas, et COVID 19 sulgemise ajal esines viivitusi mürgiga kokkupuutest hädaabiteenustele juurdepääsuni.
Churi jt uuringus [17] oli enamik PSS-i skooriga patsientidest kerged (77 protsenti), mõõdukad (18 protsenti) ja ükski patsientidest ei aegunud mõõdukas kategoorias.[15] See on aga vastupidine meie uuringule, kus 18 protsenti oli kerges, 52 protsenti mõõdukas, 14 protsenti raskes ja 16 protsenti surmavas kategoorias. Mõõdukate PSS-skooridega patsientidel täheldati suremust, kuna haiglasse jõudmine viibis lukustuse ajal raske juurdepääsu tõttu transpordiasutusele. Seega halvenes patsientide seisund kiiremini. Selle tulemusena esines paljudel patsientidel mitme organi düsfunktsioon. Kuna meie patsientidel esines esitlemise ajal kõrgem PSS-i raskusaste, oli suremus 33 protsenti võrreldes teiste uuringutega, kus suremus oli vastavalt vaid 1,5 protsenti ja 1,3 protsenti.[29,30] Meie uuringu tulemused on sarnased Samiga. jt.[31] milles PSS-skoor, mis tehti ainult fosfororgaanilise mürgistuse korral, oli raske raskusastmega 52,1 protsendil, mõõduka raskusastmega 28,2 protsendil ja surmaga lõppenud 14 protsendil proovist, mis näitab patsientide esineva haiguse tõsidust.[32]
GCS score was similar to the study by Churi et al.[17] as 60% of patients had scores more than 13 and patients with GCS >8 oli 17. Selle põhjuseks võib olla asjaolu, et nende uuringus esines patsientidel fosfororgaaniline mürgistus, erinevalt meie uuringust, enamikul patsientidel esines söövitavate ainete ja alumiiniumfosfiidi mürgistus.
Õppetöö piirangud
PSS arvutati ainult üks kord esitluse ajal, samas kui see oleks tulnud dokumenteerida 24, 48 ja 72 tunni pärast ka patsiendi parema prognoosi ja tulemuste saavutamiseks. Teiseks, kuna PSS tugineb ainult laboriparameetritele, oleks meie uuringus pidanud kindlaks tegema mõned kliinilised ennustajad, olulisteks parameetriteks peeti hüpotensiooni, hingamissagedust, Spo2 ja kreatiniini. kõrge koefitsiendiga.
Järeldused
• Meie uuringus olid kõige haavatavam rühm noored mehed vanuses 20–30 aastat, vähem haritud ja COVID-19 pandeemia tõttu töö kaotanud.
• Samuti täheldasime, et suurem osa mürgistusjuhtudest olid tahtlikud, mis tähendab vastuvõtlike isikute psühholoogilise nõustamise vajadust.
• Söövitavad ained, millele järgnes alumiiniumfosfiid, olid sulgemise ajal kõige sagedamini kasutatavad mürgistusained.
• Meie uuringus täheldati kõrget suremust patsientide hilinemise tõttu lukustuse tõttu ja ka alumiiniumfosfiidi vastumürgi puudumise tõttu.
• Kliinilised näitajad, GCS ja PSS skoor näitasid suurepärast tundlikkust kliiniliste tulemuste suhtes, näidates seega nende kasulikkust raskusastme prognoosimisel hädaabikeskustes.
• Mürgiste ainete, nagu söövitavad ained ja pestitsiidid, lihtsa juurdepääsu vältimiseks tuleks kehtestada ranged seadused, eriti majanduslikult nõrgemates riikides, et vältida nende väärkasutamist mürgistusainetena.
Meie uuringus oli 51,5 protsenti teatatud surmajuhtumitest põhjustatud alumiiniumfosfiidimürgistusest, tõenäoliselt seetõttu, et alumiiniumfosfiidile puudub spetsiifiline antidoot. See nõuab tulevasi uuringuid, et leida spetsiifiline vastumürk ja ranged seadusega ettenähtud meetmed nende ainete müügi suhtes.
Viited
1. Chakraborty I, Maity P. COVID-19 puhang: ränne, mõju ühiskonnale, globaalsele keskkonnale ja ennetamine. Sci Total Environ 2020;728:138882.
2. Sher L. Psühhiaatrilised häired ja enesetapud COVID-19 ajastul. QJM 2020;113:527-8.
3. Ford T, John A, Gunnell D. Laste ja noorte vaimne tervis pandeemia ajal. BMJ 2021;372:n614.
4. Taruni N, Bijoy T, Momonchand A. Mürgistusjuhtude profiil, mis võeti vastu velgede haiglas, Imphal. J Kohtumeditsiin ja toksikoloogia. 2001;18:31-3.
5. Shah SM, Asari PD, Amin AJ. Ägeda mürgistusega patsientide kliiniline-epidemioloogiline profiil. Int J Cur Res Rev 2016;13:35-41.
6. Konradsen F, van der Hoek W, Cole DC, Hutchinson G, Daisley H, Singh S jt. Ägeda mürgistuse vähendamine arengumaades – võimalused pestitsiidide kättesaadavuse piiramiseks. Toxicology 2003;192:249-61.
7. Keller EL. Laste mürgistus: esmase arsti lähenemisviis. Postgrad Med 1979;65:177-9, 182-6.
8. Kelly DF, McArthur DL, Levin H, Swimmer S, Dusick JR, Cohan P jt. Kasvuhormooni puudulikkusega seotud neurokäitumuslikud ja elukvaliteedi muutused pärast keerulist kerget, mõõdukat või rasket traumaatilist ajukahjustust. J Neurotrauma 2006;23:928–42.
9. Persson HE, Sjöberg GK, Haines JA, de Garbino JP. Mürgistuse raskusaste. Ägeda mürgistuse klassifitseerimine. J Toxicol Clin Toxicol 1998;36:205-13.
10. Subbaraman R, Nolan L, Shitole T, Sawant K, Shitole S, Sood K jt. Indias Mumbais elavate slummide psühholoogiline osakaal: segameetoditega uuring. Soc Sci Med 2014;119:155-69.
11. Dash SK, Raju SA, Mohanty MK, Patnaik KK, Mohanty S. Mürgistusjuhtumite sotsiaaldemograafiline profiil. J Indian Acad Forensic Med 2005;27:971-3.
12. Sen CS, Stuckler D, Yip P, Gunnell D. Ülemaailmse majanduskriisi mõju enesetappudele: ajasuundumusuuring 54 riigis. BMJ 2008;2013:7925.
13. Nordt C, Warnke I, Seifritz E, Kawohl W. Suitsiidide ja töötuse modelleerimine: 63 riiki hõlmav pikisuunaline analüüs, 2000-11. Lancet Psychiatry 2015;2:239-45.
14. Töökohtade kaotus koroonaviiruse tõttu: aprillis kaotas töö 27 miljonit noort vanuserühmas 20–30 aastat: CMIE – The Economic Times.
15. Pathare S, Vijayakumar L, Fernandes TN, Shastri M, Kapoor A, Pandit D jt. Analüüs uudistemeedia teateid enesetappude ja enesetapukatsete kohta Indias COVID{1}} sulgemise ajal. Int J Ment Health Syst 2020;14:88.
16. Singh SP, Aggarwal AD, Oberoi SS, Aggarwal KK, Thind AS, Bhullar DS jt. Põhja-India mürgituse suundumuste uuring{1}}Perspektiiv maailma statistikast. J Kohtuekspertiisi Leg Med 2013;20:14-8.
17. Churi S, Ramesh M, Bhakta K, Chris J. India mürgitusjuhtumite mustrite, tõsiduse ja kliinilise tulemuse tulevane hindamine. Chem Pharm Bull (Tokyo) 2012;60:859-64.
18. Peiris-John R, Reid P, Lee A, Ameratunga S. 374 Mürgituse riskitegurid: Uus-Meremaa veredoonorite terviseuuringu tulemused vigastuste ennetamise kohta. Briti meditsiiniajakiri. 2016;22:A137.
19. Mathew R, Jamshed N, Aggarwal P, Patel S, Pandey RM. Ägedate mürgistusjuhtude profiil ja nende tulemused Põhja-Indias asuvas õppehaiglas. J Family Med Prim Care 2019;8:3935-9.
20. Sharma R, Neelanjana, Rawat N, Panwar N. Akuutsete mürgistusjuhtumitega seotud suremus ja haigestumus Kirde-Indias: retrospektiivne uuring. J Fam Med Prim Care 2019;8:2068–72.
21. Thomas M, Anandan S, Kuruvilla PJ, Singh PR, David S. Haiglaravi profiil pärast ägedat mürgistust – Lõuna-India suurest õppehaiglast saadud kogemused. Adverse Drug React Toxicol Rev 2000;19:313–7.
22. Mittal N, Shafiq N, Bhalla A, Pandhi P, Malhotra S. Prospektiivne vaatlusuuring erinevate mürgistusjuhtumite ja nende tulemuste kohta kolmanda taseme haiglas. SAGE Open Med 2013;1:205031211350421.
23. Mishra P, Kulkarni R, Sane M, Deshpande A, Kushwah M. Mürgituse väljavaated – mitmetahuline uuring. Arch Med Sądowej Kryminol 2016;66:235-43.
24. Pillay VV. MKR Krishnani kohtumeditsiini ja toksikoloogia käsiraamat. Hyderabad: Parasi väljaanne; 2001. Lk. 276-99.
25. Ahuja H, Mathai AS, Pannu A, Arora R. Põhja-India kolmanda taseme intensiivravi osakonda võetud ägedad mürgistused: patsiendi profiil ja tulemused. J Clin Diagn Res 2015;9:UC01-4.
26. Raizada A, Kalra OP, Khaira A, Yadav A. Haiglasse sattumise profiil pärast ägedat mürgistust Põhja-India suurest õppehaiglast. Trop Doct 2012;42:70-3.
27. Shrestha R, Siwakoti S, Singh S, Shrestha AP. COVID{1}} pandeemia mõju enesetappudele ja enesevigastustele patsientide seas, kes pöörduvad Nepali õppehaigla erakorralise meditsiini osakonda. PLoS One 2021;16:e0250706.
28. Fayed MM, Sharif AF. COVID-19-st tingitud sulgemise mõju joobes patsientide kiirabisse pöördumise viisidele. Prehosp Disaster Med 2021;36:145-62.
29. Jegaraj MK, Mitra S, Kumar S, Selva B, Pushparaj M, Yadav B jt. Erakorralise meditsiini osakonda pöörduvate tahtliku enesevigastamise patsientide profiil: retrospektiivne uuring. J Family Med Prim Care 2016;5:73-6.
30. Zhang Y, Yu B, Wang N, Li T. Äge mürgistus Shenyangis, Hiinas: retrospektiivne ja kirjeldav uuring aastatel 2012–2016. BMJ Open 2018;8:e021881.
31. Sam KG, Kondabolu K, Pati D, Kamath A, Pradeep Kumar G, Rao PG. Mürgistuse raskusastme skoor, APACHE II ja GCS: tõhusad kliinilised näitajad ägeda fosfororgaanilise ja karbamaadi mürgituse raskusastme hindamiseks ja tulemuste ennustamiseks. J Kohtuekspertiisi Leg Med 2009;16:239-47.
32. Ramesha KN, Rao KB, Kumar GS. Indias Karnataka kolmanda taseme haiglas ägedate mürgistusjuhtude muster ja tulemus. India J Crit Care Med 2009;13:152-5.
lisateabe saamiseks:Ali.ma@wecistanche.com
